毒か薬か アルコール
何が薬で、何が毒か
まず、お酒の中のエタノールが体に与える急性の影響を見ていきましょう。若者向けの雑誌であれば、ここを最重点に解説していくところですが、人生経験豊富な方も多いと思いますので、軽く確認だけにとどめます。
アルコールは脳の活動を抑制します。その程度によって、薬とも毒ともなりえます。
アルコールの血中濃度が低いうちから抑制されてくるのが、脳の中でも主に理性を司っている大脳新皮質です。相対的に、本能や感情を司っている大脳辺縁系の働きが活発になるので、楽しくなりますし、リラックスできるということになります。普段は言いにくいことが言えたりするという効用もあるでしょうか。血管が広がって末梢循環もよくなります。

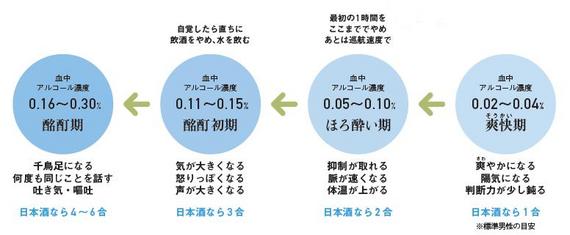
 ただし楽しいと感じていられる濃度は狭い範囲(表参照)。あっという間にオーバーして、気が大きくなったり、怒りっぽくなったりしてきます。これを自覚した所で飲むのをやめられればよいのですが、残念ながら、飲むのをやめようと自制する大脳新皮質は既に麻痺しています。
ただし楽しいと感じていられる濃度は狭い範囲(表参照)。あっという間にオーバーして、気が大きくなったり、怒りっぽくなったりしてきます。これを自覚した所で飲むのをやめられればよいのですが、残念ながら、飲むのをやめようと自制する大脳新皮質は既に麻痺しています。
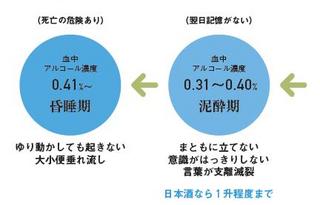
この後は、飲めば飲むほど抑制される脳の領域が広がって、酩酊、泥酔、昏睡と進み、下手をすると急性アルコール中毒で死に至ります(表参照)。死なずに済んだとしても、頭痛や嘔吐、下痢などを伴って、翌日は大変な二日酔いに襲われます。
ほとんどの方が、お酒を飲み過ぎてヒドイ目に遭ったという経験をお持ちと思います。無理やり飲まされてという場合だけでなく、楽しく飲んでいたはずなのにという場合もあるはずです。なぜそうなってしまうのか、次項で改めて考察します。
次に、お酒が体に与える慢性の影響を見てみましょう。健康という観点からは、こちらの方が重要ですね。
まず『百薬の長』の言葉を裏付けるような疫学データとして、全くお酒を飲まない人よりも少しお酒を飲む人の方が死亡率が低い、しかし大量の飲む人は飲まない人より死亡率が高いというJカーブ現象が知られています。
死亡率低下に働いた要因として、適量の飲酒は、心筋梗塞などの虚血性心疾患(08年8月号特集参照)リスクを低くさせると言われています。
一方で、飲酒によって発症リスクが上がるものも多々あります。
最も直接的なのが、アルコール代謝の際に細胞が傷めつけられる肝臓など消化器に疲労が蓄積され、だんだんと機能が落ちてくるものです。特に肝臓は自覚症状の出にくい臓器であるため(10年1月号参照)、気づいた時には大変なことになっているという例も少なくありません。これは代謝酵素の強弱によらず、処理するアルコールの量に大きく左右されることなので、酒に強いという人こそ、十分に注意してください。
また、舌、咽喉、食道など上部消化器の発がんリスクが上がるようです。脳機能低下や性機能低下といった悪影響も知られています。
さらに中枢神経に作用する薬物と切っても切れない関係にある悪影響として「依存症」(07年6月号参照)もあります。依存症の場合、適量に済ませることが不可能になるため、あらゆる病気のリスクが跳ね上がります。
肝臓いたわるタンパク質と水 アルコールやアルデヒドの処理には、水が欠かせません。水が不足していると、処理されずに残ったアルデヒドのため二日酔いで苦しむことになるので、コマメに補給しましょう。また、処理の過程で壊れた肝細胞修復にはタンパク質が必須です。一緒に食べながら飲みましょう。
