救急医療の現在
救急医療は、こんな仕組みで動いています。
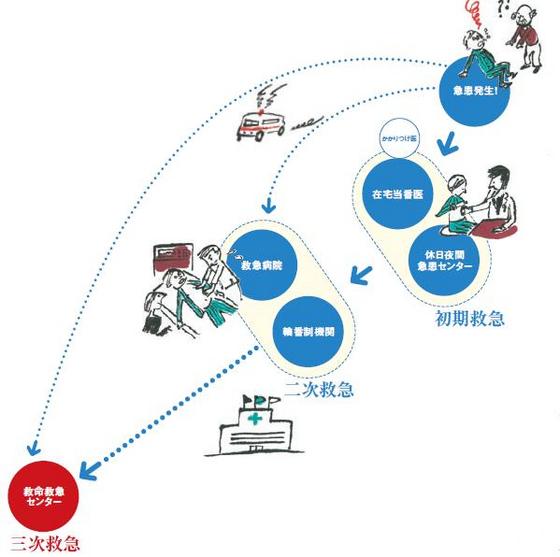 日本の救急システムは、交通事故のけが人を医療機関まで運ぶ外科系処置からスタートし、当初は内科系の治療を考えていませんでした。が、特に通常の医療機関が稼働していない夜間・休日の急病人に対応する必要に迫られ、上図のような3段階ピラミッド構造に設計し直されました。
日本の救急システムは、交通事故のけが人を医療機関まで運ぶ外科系処置からスタートし、当初は内科系の治療を考えていませんでした。が、特に通常の医療機関が稼働していない夜間・休日の急病人に対応する必要に迫られ、上図のような3段階ピラミッド構造に設計し直されました。
つまり、入院の必要のない軽い患者さんは最寄りの機関へ(初期救急)、入院の必要がある患者さんは一定の設備のある機関へ(二次救急)、生命の危険があり、いくつかの診療科が連携してあたる必要がある患者さんは人員・設備の整った中核機関へ(三次救急)という3段階です。
有限の設備・人員を最大限に活用しようと知恵を絞った日本独自のシステムでした。
このピラミッド構造は、一般に市町村よりも広い「二次医療圏」ごとに設定されています。医療圏を設置する際の主な基準は人口なので、都市部には多くの二次医療圏があります(例えば東京都の場合13個)が、過疎地には少ない(例えば鳥取県には3個)です。
言葉を変えると、過疎地には面積あたりの三次救急施設数が少ないことになります。地域格差は厳然とあるのです。
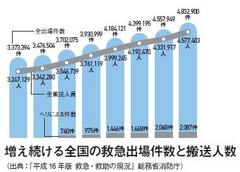 このシステムで医療現場が悩んでいることが他にもあります。
このシステムで医療現場が悩んでいることが他にもあります。
別物であるはずの夜間・休日診療と救急とが混然一体となっているため、症状の軽い人まで二次・三次の機関に来てしまい、本来救急の対象とするべき一刻を争う患者さんの手当てが遅れるようなことも起きているのです。
当面の解決策は患者側で自制することしかありません。自分や家族のいざという時、軽症の患者さんが詰まっていて手当てが遅れたら困りますよね。
 日本の救急システムは、交通事故のけが人を医療機関まで運ぶ外科系処置からスタートし、当初は内科系の治療を考えていませんでした。が、特に通常の医療機関が稼働していない夜間・休日の急病人に対応する必要に迫られ、上図のような3段階ピラミッド構造に設計し直されました。
日本の救急システムは、交通事故のけが人を医療機関まで運ぶ外科系処置からスタートし、当初は内科系の治療を考えていませんでした。が、特に通常の医療機関が稼働していない夜間・休日の急病人に対応する必要に迫られ、上図のような3段階ピラミッド構造に設計し直されました。つまり、入院の必要のない軽い患者さんは最寄りの機関へ(初期救急)、入院の必要がある患者さんは一定の設備のある機関へ(二次救急)、生命の危険があり、いくつかの診療科が連携してあたる必要がある患者さんは人員・設備の整った中核機関へ(三次救急)という3段階です。
有限の設備・人員を最大限に活用しようと知恵を絞った日本独自のシステムでした。
このピラミッド構造は、一般に市町村よりも広い「二次医療圏」ごとに設定されています。医療圏を設置する際の主な基準は人口なので、都市部には多くの二次医療圏があります(例えば東京都の場合13個)が、過疎地には少ない(例えば鳥取県には3個)です。
言葉を変えると、過疎地には面積あたりの三次救急施設数が少ないことになります。地域格差は厳然とあるのです。
 このシステムで医療現場が悩んでいることが他にもあります。
このシステムで医療現場が悩んでいることが他にもあります。別物であるはずの夜間・休日診療と救急とが混然一体となっているため、症状の軽い人まで二次・三次の機関に来てしまい、本来救急の対象とするべき一刻を争う患者さんの手当てが遅れるようなことも起きているのです。
当面の解決策は患者側で自制することしかありません。自分や家族のいざという時、軽症の患者さんが詰まっていて手当てが遅れたら困りますよね。
