政権交代で、急性期病院はどうなる?
■ 「類似していると言わないほうがいい」 ─ 三上委員(日医)
[三上裕司委員(日本医師会常任理事、東香里病院理事長)]
文言について、25ページ(一般病棟で提供される医療の実態調査の概要)「主な調査結果」の3行目。
主な調査結果「類似している」と言い切っているが、「類似している」と言わないほうがいいのではないかと思う。
13:1病棟及び15:1病棟の両方において、91日以上入院している患者が約2割認められたので、当分科会では、これらの患者に着目して検討を行うこととした。
在院91日以上の入院患者は、医療療養病棟の患者と比較して、医療区分を適用した場合の分布状況や疾病構造が類似している一方で、検体検査とエックス線単純写真の実施率や多種類の投薬頻度においては比較的高い値を示した。
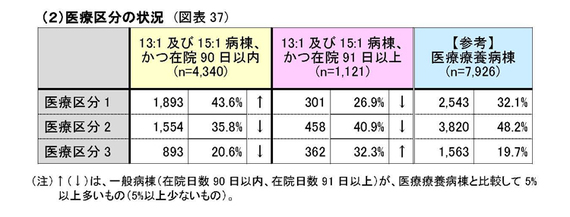 例えば、(3つの区分のうち、最も医療必要度が高い重症患者の区分である)「医療区分3」の患者を見ると、(長期療養の患者が医療保険で入院する)「医療療養病棟」が19.7%、(急性期の患者が入院する一般病棟の)「13:1及び15:1病棟、 かつ在院91日以上」が32.3%で、(同じ「医療区分3」であるのに)かなりの差がある。10%以上、1.5倍以上の差がある。
例えば、(3つの区分のうち、最も医療必要度が高い重症患者の区分である)「医療区分3」の患者を見ると、(長期療養の患者が医療保険で入院する)「医療療養病棟」が19.7%、(急性期の患者が入院する一般病棟の)「13:1及び15:1病棟、 かつ在院91日以上」が32.3%で、(同じ「医療区分3」であるのに)かなりの差がある。10%以上、1.5倍以上の差がある。
一方、エックス線(単純撮影)や検体検査など(検査・投薬の実施状況)は同じような感じだったということだろうか、これ(検査・投薬の実施状況のデータ)は。そうすると、疾病構造も分布も、(医療療養病棟と一般病棟は)違うと言うべきではないだろうか。(中略)
[池上直己分科会長(慶應義塾大医学部医療政策・管理学教授)]
はい、事務局(保険局医療課)。
[保険局医療課・佐々木健課長補佐]
分科会でディスカッションして、修正する必要があればさせていただきたいので、ご議論いただければと思う。(中略)
[武久洋三委員(日本慢性期医療協会会長、博愛記念病院理事長)]
日本慢性期医療協会の調査では、この3~4年の経過では、(長期療養の患者が入院する「医療療養」(病棟または病床)には、重症患者が多くなった。
(療養病床について)巷では、(高い診療報酬が付くように請求する)「アップ・コーディングがあるじゃないか」とか、(退院できるのに家族の事情などで入院を続ける)「社会的入院が非常に多いじゃないか」とか、(寝たきり状態の患者が多いのでケアが不十分など)「まともな医療をやっているのか」と中傷されることもある。
確かに、どのような制度でも一部に適切でない場合もあると思うが、われわれがやった調査では、(患者ケアを)非常に良くやっているというのが出ている。(これまでは)日本慢性期医療協会の会員(病院)だけでやったが、今回の(厚労省調査)は全国で約4000ちょっとの「療養病床」を持っている所(病院)を担当課がランダムに抽出してやった結果、日本慢性期医療協会がやった調査とよく似た結果が出ている。
私は、「医療療養病床」を持っている病院が非常に良く医療をやっているのではないかと思う。
慢性期医療を適切に行うということが、日本の医療を支えるという意味で、一般病棟でも療養病床でも適切な医療が行われている傾向が強いということが分かって、われわれは非常に安堵している。
▼ 慢性期病院にはさまざまな批判があるが、慢性期病院の中にも適切な病院があるので十分な医療を提供できるということを強調する発言。つまり、「急性期病院の入院患者をこっちに寄こせ」ということ。
[池上直己分化会長(慶應義塾大医学部医療政策・管理学教授)]
ありがとうございます。先ほど事務局(保険局医療課)から、「ここで議論してほしい」というご要望があった25ページの「一般病棟で提供される医療の実態調査の概要」で、「医療区分を適用した場合の分布状況や疾病構造が類似している」と書いてある問題について、ほかの委員のご意見はいかがでしょうか。
▼ ここで、中小規模の民間病院でつくる「全日本病院協会」の副会長が、"厚労省の先走り"にブレーキをかける。
[猪口雄二委員(全日本病院協会副会長、医療法人財団寿康会理事長)]
(回答率が低いことを指摘した上で)ちょっと断定的にモノを言うには(サンプル)数が少ないし、まだまだ調査の必要があるかなという気がする。
それから33ページ(平成20年度一般病棟で提供されている医療の実態調査)の一番最後の所。
在院日数と診療報酬請求の関係「90日以内の患者と同程度の医療資源が投入されている」ということだが、「13:1」と「15:1」はコスト調査をしていないですよね。
一般病棟入院基本料を算定する病棟に90日を超えて入院している75歳以上の患者(以下、「特定患者」という。)は、後期高齢者特定入院基本料を算定することとなっている。
一方、一定の基準を満たす患者(以下、「特定除外対象患者」という。)の場合はその対象とならず、引き続き一般病棟入院基本料を算定することとなる。
本調査において、「90日超入院患者」1,121名のうち75歳以上の患者は741名(66%)であり、特定患者は16名(2%)、特定除外対象患者は716名(98%)であった。
上記の①~③を総合すると、13:1病棟及び15:1病棟において90日を超えて入院している患者のうち、継続して一般病棟入院基本料を算定している患者は99%(1,105名/1,121名)であり、これらの患者は医療療養病棟に患者の状態像が近似している一方で、在院90日以内の患者と同程度の医療資源が投入されていると考えられる。
もともと、(患者13人に対し看護職員1人を配置している急性期病院の入院基本料である)「13:1」、(患者15人に対し看護職員1人を配置している急性期病院の入院基本料である)「15:1」の場合は、(寝たきりの入院患者が多い慢性期病院の)「医療療養」(病床)よりも、人件費が多く掛かっているはずなので、コスト的にも多く掛かっているはず。そこを調査しないと医療資源がどの程度投入されているかは、たぶん分からない。この点に関して、もう少し精緻な調査をした上で結論を出す必要があるだろう。
それと、あえて言わせてもらうと、今、医療療養(病床に入院している患者)の状態像が浮き出てきているが、状態像がはっきり浮き出ないのは、むしろ(急性期の患者が入院する)「一般病床」の中の、(90日を超えても診療報酬が下がらない)「除外規定」の状態像がはっきり出ていない。あまりきちんとした調査が行われないまま、あの規定がつくられたと記憶している。その後、昨年だろうか、脳卒中を外す、外さないということもあった。
もし、今後、横断的な調査をやるのであれば、「除外規定」はどうあるべきか、むしろ、急性期医療というのはどういうのを診るべきで、慢性期医療はどういうのを診るべきで、(急性期から慢性期へ移行する過程にある患者を受け入れる段階を意味する)「亜急性」というのがもしあるならば、(回復期)リハビリテーションに加え、社会復帰などを目的としてどうあるべきか、そういうことを一度議論しないと、今ある90日規定、医療療養から見たら、「この90日規定はちょっと違うんじゃないの」という話をしている。
これは、やはり最初から制度設計ができていないので、あまりそこだけを取り上げても解決に向かわないのではないかと個人的に思う。ぜひ、そういう広い見地での調査を進めていただくようにお願いしたい。
[医療課・佐々木課長補佐]
お答えできるところだけ、お答えしたい。確かに、医療資源のコスト調査は行っていないが、「医療資源」という言い方をしたのは、29ページの「検査・投薬の実施状況」(の結果)を見て、同等ではないかという言い方をした。
こういう記載が適当でない、または書きすぎであるということであれば、適切な表現に修正に、分科会のご議論を踏まえて対応させていただきたい。これは、あくまでも「たたき台」。(中略)これは中医協への提案の一部なので、そういうニュアンスであれば、(同程度という)記載は可能かと。
[武久委員(日本慢性期医療協会会長)]
(人件費が違うという)猪口先生のご発言はごもっともで、看護婦の数が多いんですね、(医療療養病棟に比べて)「13:1」と「15:1」、「10:1」はもっと多い。
ということだが、ここは慢性期医療の分科会なので、「慢性期医療とは何か」ということに......。「急性期医療とは何か」ということが決まらなければ、「慢性期医療とは何か」ということは決まらないと思う。
(急性期治療を経過した患者を受け入れる)「亜急性期(入院医療管理料を算定している病床)」は非常に病床数が少ないと思うが、(亜急性期とは)回復期も含めて慢性期も含めた概念なのか。
(急性期の患者を主に受け入れる)「一般病床」は急性期病床とイコールでないということだけは、(医療法上)はっきりしている。全くイコールではない。
(一般病床の)一部に慢性期の高齢者や難病の方がいるということから言うと、(現行の一般病床を高度急性期、一般急性期、亜急性期などに区分する)「社会保障国民会議」(の最終報告)が提唱している将来の医療提供体制を含め、(現在の医療法の)「一般病床」「療養病床」という分け方が適切なのか。また、異なった診療報酬体系を採るのが適切なのか。
また、「一般病床」の中でも、(看護職員の配置などによって)「7:1」「10:1」「13:1」など(入院基本料が違う病床が)いろいろあるが、今問題となっている(一般病棟の)「13:1」「15:1」と「医療療養病棟」との一部の重なりをどう考えるか。慢性期医療の委員会として、慢性期医療を横断的に調査して考えていく上で非常に大きなテーマだと思う。(中略)病床機能に合った適切な患者さんをその病床機能で診るという、ミスマッチがないような状態にするということが診療報酬の効率的な使い方になると思う。(保険局医療課の佐藤敏信課長、何度もうなずく)
▼ 続いて、旧厚生省で健康政策局研究開発振興課長、保健医療局地域保健・健康増進栄養課長、厚労省大臣官房厚生科学課長などを歴任した後、国立下関病院長を経て現職の佐栁進委員が厚労省サイドの発言。
[佐栁進委員(国立病院機構関門医療センター院長)]
「急性期」と「慢性期」の考え方だが、基本的に、「どれだけ迅速に対処しなければいけない状態なのか」を考えると、余裕があるのは慢性期ということになる。急性期は余裕がないんです。(中略)
急性期に求められているのは、国民が困っている時に「とりあえず何とかしてあげよう」というセーフティネットの最たるもの。その部分を基本的に整理した上で、もっと余裕のある所にどれだけのシステムをつくるかという考え方が必要だろう。(中略)効率よくするために、施設を少し分けて、全体として、「こちらに重点を置いて集めていったほうが良かろう」という形でやるほうがいい。(中略)経済行為としての医療をどこかで切っていかなければいけない。ある程度ドライにやらないといけない。(中略)
[池上分科会長(慶大教授)]
「急性」「慢性」という場合、個人的な見解だが、1つは入院期間で分けるというのが診療報酬上の対応。それが適切かどうか、ICU(集中治療室)に90日超いる患者もいるので、それを例外としての対応もあるし、逆に、ICUに90日超いる患者にも対応できる制度にすべきであるという制度設計もある。
これまでの診療報酬上の対応は、「入院期間」ということが1つの基準になっている。(医療課の佐々木補佐がうなずく)
それが適切かどうかはまた別の議論が必要だと思う。(以下略)
