がん低侵襲治療⑥ 前立腺がん
 現在、わが国では約18万人が前立腺がんにかかっているとされています(2011年厚生労働省患者数調査)。大腸がん、胃がんに次ぐ数ですが、1996年から2005年までの10年間におよそ3倍に増加し、今や男性では患者数第1位です。米瀬部長も、「当院でも1990年代後半から10年ほどで患者数が4倍に増えていますが、中でも早期がんが増加したのが特徴的」と言います。
現在、わが国では約18万人が前立腺がんにかかっているとされています(2011年厚生労働省患者数調査)。大腸がん、胃がんに次ぐ数ですが、1996年から2005年までの10年間におよそ3倍に増加し、今や男性では患者数第1位です。米瀬部長も、「当院でも1990年代後半から10年ほどで患者数が4倍に増えていますが、中でも早期がんが増加したのが特徴的」と言います。
原因はいくつか考えられます。前立腺がんは50歳以降、加齢と共に直線的に増加します。ですから高齢社会が進むほどに患者は増えるものです。また、食生活の欧風化も指摘されています。ハワイやロスアンゼルスに移住した日系人が、日本在住の日本人と米国人の中間の発生率を示すという研究もあります。
「ただ、数字が増えた最大の要因は、診断法の進歩ではないでしょうか。昔は見つからなかった小さながんまで見つかるようになりましたから」と米瀬部長。
前立腺がんが、他のがんと相当異なるのは、進行が速いものももちろんありますが、遅いものが多く「何十年も大きくならないまま放置されて、最終的には他の病気で亡くなる方も少なくないのです。なので、今ではかえって『がんを見つけすぎ』という反省もあります。がんが見つかって治療すれば、どんな方法でも少なからず影響や副作用はあるものですし、そもそも診断するための検査に侵襲を伴うからです」
検査に侵襲を伴うとは、どういうことでしょう。
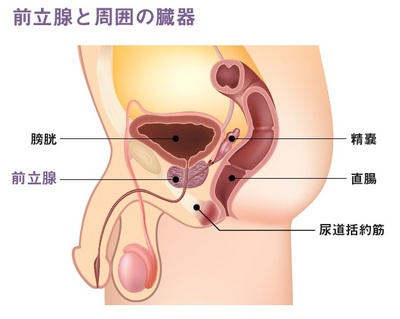
前立腺がんの検査として、古くから行われているのは「直腸指診」です。図の通り前立腺は直腸に接しているので、ある程度の大きさになった辺縁域のがんは、直腸から指で確かめることができるのです。ただ、これでは早期発見というわけにいきませんよね。そこで現在、早期発見のため広く行われているのが「血中PSA測定」です。
PSAとは「前立腺特異抗原」のことで、本来は前立腺から精液中に分泌されるタンパク質です。前立腺の炎症や肥大症でもPSAは上昇しますから、PSA値が高いだけではがんと診断できません。確定診断を得るには、前立腺の組織の一部を採取し、がん細胞の存在を病理学的に証明する「生検検査」が必要です。
侵襲を伴うというのは、この生検検査のこと。肛門からの超音波映像を見ながら長い針を複数刺し、組織を採取します。「生検前に診断がほぼ確実で数本採れば済むなら外来で行うこともありますが、通常は短期入院が必要です。当院では診断精度を高めるため、経直腸的生検6本に加え、経会陰的にも8本、合計14本の組織を採取します」(米瀬部長)
生理検査によって、ごくまれに急性前立腺炎を併発したり性機能障害や尿漏れなどの後遺症が残ったりする人もいることから、「米国政府は昨年、PSA検査が死亡率を下げる証拠も見出せないとして、昨年、全年齢の男性に対し『検査は勧められない』としました。しかし、通常の合併症は軽度で、血尿や肛門からの出血、精液に血が混じるなどがほとんどです。日本ではいまだに進行がんで発見される患者さんが多いことから、日本泌尿器科学会はPSA検査を推奨しています」と米瀬部長は説明します。