どうなっちゃうの? お産が危ない!
 全国的に産婦人科医と分娩取扱施設が不足して「お産ができなくなる」と悲鳴が上がっている、こんな報道をよく目にします。
全国的に産婦人科医と分娩取扱施設が不足して「お産ができなくなる」と悲鳴が上がっている、こんな報道をよく目にします。
いったい何が起きているのでしょうか。
監修/中林正雄 愛育病院院長
海野信也 北里大教授
村越毅 聖隷浜松病院周産期科部長
鈴木真 亀田総合病院産科部長
妊娠・出産は、奇跡的な事柄。
妊娠・出産は、すこぶる健康的な営みで、決して病気ではありません。それなのに、妊娠・出産・産後といった時期(周産期といいます)には、医療が随分と関与します。たとえば助産院が分娩を取り扱うには、最低でも嘱託医が必要なことになっています。このことを不思議だと思ったことは、ありませんか?
皆さん、医師にかかる時はたいてい健康保険を使うと思います。健康保険が使えないのは、事故や労災などの別保険が給付をカバーする場合、まだ評価の定まっていない先進的な治療法などを自費で受ける場合、そして美容形成手術のような健康体へ手を加える場合に大別されます。
そして、正常なお産も健康保険が使えず自費負担するものに含まれます。対象者が健康体なので当然といえば当然です。しかし、それならば医師が足りなくてお産ができなくなる、と悲鳴が上がるのは、なんだか矛盾する気がします。
実際には、皆さんご存じのように、決して矛盾ではありません。なぜ矛盾ではないのかを突き詰めると、この問題の本質が見えてきます。
生命を育み、産み出すという行為は、過去から営々と積み重ねられてきたために自然で当たり前なことと考えられがちです。けれども、科学が発達してその仕組みが分かれば分かるほど、実に奇跡的・神秘的なことなのです。
他人の臓器を体内に入れる臓器移植という命がけの治療があります。治療が命がけになる原因は、人体が他人の細胞を異物として排除しようとするからです。血を分けた実の子どもといえども、細胞レベルでみれば他人です。それを280日も胎内に入れておいて、拒絶反応が起きないというのは、非常に特殊な神秘的な変化が母体に起きていることになります。
それだけでも大変なことなのに、母親は2人分の栄養を摂取し、2人分の血液を循環させ、2人分の老廃物を排泄します。生命の力を振り絞る一大事業なのです。世の男性の皆さん、女性を大切にしないとバチがあたりますよ。
そういった一大事業なだけに、ちょっとしたことで母子とも生命の危険にさらされます。昔から、出産に伴って亡くなる母親・子どもは数多くいました。
しかし、本格的な生命の危険にさらされる前段階で医療が介入すれば、死亡などのリスクを随分下げられます。ここに医療が関与する意味がありますし、医師が足りないのでお産ができないという現象につながるのです。
医療関与の成果は、グラフのような各種死亡率の劇的な低下となって表れています。これらの値は世界的に見ても非常に低い水準です。
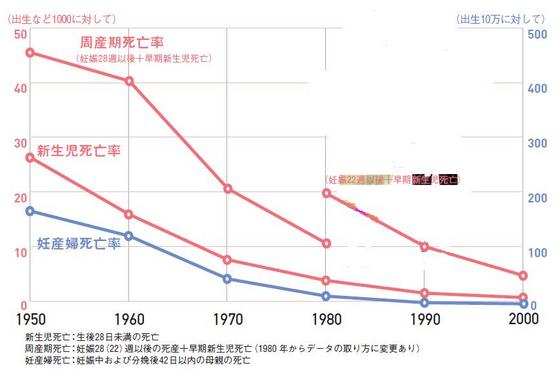 ただし、これまで医療介入があまりにも成果を上げすぎたために、私たちは妊娠・出産に生命の危険を伴うことを忘れがちです。対する医師側は100%安全な妊娠・出産などあり得ないと考えていますので、双方で行き違いが生じることも多くなります。これが、この問題の本質です。以下、少し詳しくみていきましょう。
ただし、これまで医療介入があまりにも成果を上げすぎたために、私たちは妊娠・出産に生命の危険を伴うことを忘れがちです。対する医師側は100%安全な妊娠・出産などあり得ないと考えていますので、双方で行き違いが生じることも多くなります。これが、この問題の本質です。以下、少し詳しくみていきましょう。
周産期医療はダウン寸前。
周産期医療が必要で、成果を上げてきたことは、ご理解いただけたことと思います。
では次に、そのシステムが現在どうなっているのかを見ていきます。私たち受益者側からすれば、家の近所で安全に出産できるのが望ましいですよね。
しかし、現状はその望みに逆行しています。日本産科婦人科学会が全国の大学とその関連病院について行った調査では、03年春からの2年間で分娩取扱施設が全体の1割近い95施設も減りました。
理由は簡単です。施設を維持するだけの医師がいなくなっているのです。同じ調査で、施設に勤められるような常勤の産婦人科医数も全体で約8%減りました。
では、医師は一体どこへ消えてしまったのでしょうか。
産婦人科医の数は、ここ15年ほど徐々に減り続け、04年は90年に比べて1割強少なくなっています。その間に医師全体の数は25%増えましたので、若手が積極的に入ってこない分野であることは確かです。その理由は次項で詳しく説明します。
とはいえ少子化も進んだので、数だけ見れば、「そんなに足りないの?」という気になります。2年で常勤医が8%減ったという数字とも、随分開きがあります。
しかし、厚生労働省研究班によれば、中身が大問題のようです。04年データでは(以下すべて同じ)産婦人科医全体の4割以上が60歳以上になっています。サラリーマンなら引退しようかという歳です。高齢の医師に常勤を期待するのは酷ですよね。
さらに、数少ない若手の中で女性の割合が非常に高くなっており、日本産科婦人科学会の会員数でみると、35歳以下の57%、40歳以下の49%が女性医師です。多くの女性医師自身が妊娠・出産を経験し、その間は医療提供者から医療受益者の側に回ることになります。子育ての問題も考えると、常勤医として働きづらいのは、お分かりいただけるでしょう。
なぜ「常勤」にこだわるかというと、お産には昼も夜もないため、病院としては何時から何時までしか働けないという医師をアテにして妊婦を受け入れるわけにいかないからです。
これまで、その医師不足を内部努力で吸収していたのですが、ついに耐え切れなくなり施設が減り始めた、これが現状です。
そして、この流れは加速こそすれ、止まらないのでないかと懸念されています。産婦人科医を選ぶ若手が元々足りなかったのに、さらに激減(コラム参照)しています。
会社に例えるなら、産婦人科は、新入社員が入ってこない部署のようなもの。新人が入ってこないということは、経験を積んでも「一番下っ端」扱いのキツい勤務が続くということです。
こういった状況に燃え尽き、あるいは希望をなくし、病院を支えてきた中堅医師たちが、病院を去って内科医などに転進するか、お産を取り扱わない開業医になるかし始めています。若手が入ってこないだけでなく、中核メンバーも抜け始めているのです。担い手がいなくなれば、病院は分娩取り扱いを止めざるを得ません。
これが、近所で安全に産みたい、という望みが叶えられなくなる大きな原因なのです。
何科の医師になるかは医学生の自由です。 医学生にも職業選択の自由を定めた憲法上の権利があります。また、医師は資格を得てからも不断に勉強を続けないといけない職業なので、やりたい科に進ませ意欲を保たせるのが合理的、と考えられています。この段階で既に産婦人科は不人気なのですが、今年さらに深刻になりました。 04年度、医学生たちに卒業後2年間、診療各科を交代で経験する臨床研修(スーパーローテート、vol.30参照)が必修化され、若手医師たちが各科を身をもって比較できるようになりました。研修必修化前の04年4月には全国で415人が産婦人科を選んだのに、研修一期生たちは06年4月に210人しか産婦人科を選びませんでした。
