がん低侵襲治療① 消化器がん
内視鏡と腹腔鏡
消化器がんの治療では、「傷をつくらない」代表格が内視鏡手術、「傷を小さくする」のが腹腔鏡を使った手術です。
傷をつくらない
胃カメラでおなじみの内視鏡は、柔らかい管の中に、カメラのレンズ部分や鉗子(組織をつまんだり剥がしたりする器具)などを通した医療機器です。胃や食道など上部消化器のがんの場合、直径1cmほどの管を口から入れて消化器の内部の様子をモニターに映し出し、小さな病変なら鉗子やITナイフという電気メスで取ることもできます。鉗子で取る方法を内視鏡的粘膜切除術(EMR)、ITナイフで切り抜き剥がす方法を内視鏡的粘膜下層剥離術(ESD)と呼びます。
ただ、そもそも内視鏡手術を選べるのは、胃がんであれば、胃壁外のリンパ節に転移がない場合に限られます。具体的には、「2cm以下で潰瘍がなく、分化型(がん細胞の形や並び方が正常細胞の名残をとどめているタイプ)で、胃壁の一番上の粘膜層に留まっているがん」です。病変を一括して切除できるESDでは、EMRよりもう少し対象が広がりますが、あくまで臨床研究として治療が行われます。
いずれにしても病変以外のどこも切る必要はありませんから、体への負担は非常に軽いのがメリットです。入院が1週間以内で済むこともあります。
なお、内視鏡「手術」とは呼ばれているものの、体の表面を切らないので、消化器外科でなく消化器内科で担当することが多いです。一方で、消化管に穴を開けてしまうリスクもあり、穴を開けてしまった場合は外科医が緊急に引き継いで外から縫合します。
傷を小さく回復早く
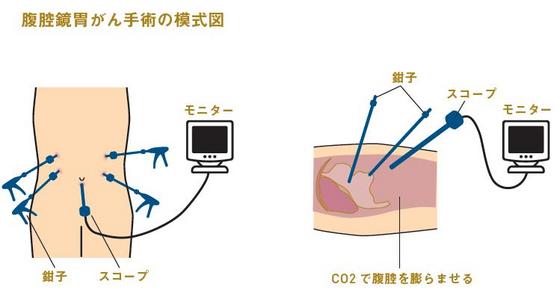
がんが粘膜下より深い組織へ広がっていたり、リンパ節に転移しているケースだと、内視鏡では手に負えず外科手術が必要になります。その際、開腹するのに比べて、体表面の傷が小さく出血も少ないというメリットを期待できるのが腹腔鏡手術です。
腹腔鏡は、おへそに開けた1cmほどの切れ目から内視鏡と同じ原理のカメラを挿し入れて、腹腔(胃や腸などが収まっている空間)内の患部を映し出すもの。さらに左右に数カ所、5mm~1cmほどの小さな切れ目を入れて、そこから挿し込んだ鉗子やITナイフなどの器具で手術を行います。
比企医師によれば、「術後には傷がさらに縮みます」とのこと。見た目の問題だけでなく、起き上がったり食事を始めたりといった体の回復も早くなって、入院期間短縮の可能性もあります。
ただ、患部を切除すること自体は従来の開腹手術と同じ。例えば胃の全摘だって行われることがあります。切除の範囲によっては開腹手術に近い体への負担や後遺症の覚悟が必要になるようです。
また、小さな切り口から器具だけを挿し入れ、モニターを見ながら手術をするのは、極めて難しい特殊技能です。「日本内視鏡外科学会が医師の技術認定をしていますので、腹腔鏡手術を受ける際には、認定を持っている医師の執刀か確認することが大切です」
外科と内科のコラボ
がんによっては、消化管内部からの方が様子は分かるのだけれど、外科手術が必要という場合もあります。例えば胃粘膜の下にできる消化管間質腫瘍(GIST)というものです。
「GISTは、かつて経過観察とされることが多かったのですが、近年、2cmを超えると転移しやすいことが分かってきました。5cmを超えると手術しにくいので、2cmを超えた段階で切除すべきです」と、比企医師。ただ従来は、胃の内側に出っ張っている腫瘍を外から取り漏らさないようにしようとすると、腫瘍そのものよりずっと広い範囲の胃を切除せざるを得ませんでした。
「何とか切除範囲を小さくできないか」と、比企医師が開発したのが、腹腔鏡手術と内視鏡手術を同時に行う方法(LECS)でした。内側から内視鏡で付けた「切り取り線」に沿って、外から腹腔鏡で切除します。胃の外と内と両方から見るため腫瘍の範囲を正確に見定められ、切除範囲が最低限で済みます。手術時間は通常の腹腔鏡手術に比べて30分ほど長くなるだけだと言います。
がん研有明病院では、通常のGISTに対してはLECSが第1選択となっており、十二指腸や大腸の症例にも適用され始めているそうです。
「内科医と外科医が共通の言語で話す、透明性の保たれたチーム医療あってこそ実現するのがLECSなんです」
低侵襲治療と言ってもリスクも負担もゼロではありませんから、それを支える体制があって初めて成立するもの、ということなんですね。
