医療システムと必要医師数
■ 循環型医療と医療情報の共有
【千葉大学医学部附属病院長】
それから、循環型の医療と医療情報の共有並びに専門職連携(IPW)について、少し触れさせていただいています。
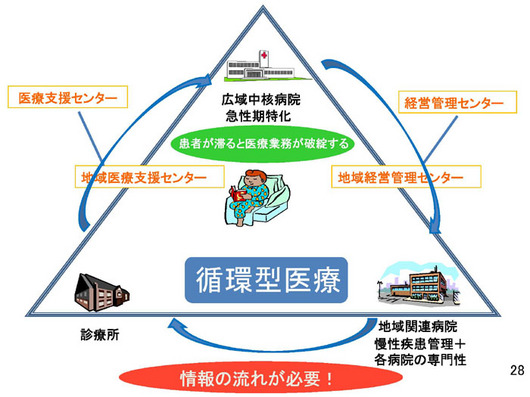
病院というのはそれぞれの機能がございますので、やはり得意な分野をその病院が担っていくということが、一番効率がいいわけです。
ですから、急性期病院に患者の方がずっととどまっているというのは非効率ですから、患者の方があるレベルになったら慢性期病院に移り、そしてまた診療所に移っていく。必要だったらまた急性期病院に行くというような、千葉県で言っている言葉ですが、いわゆる循環型医療というようなことを進めたい。
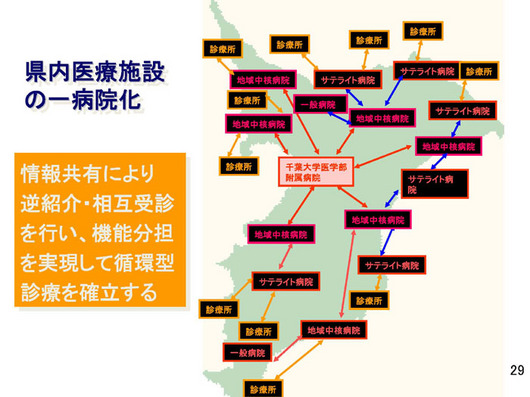
その場合、一つ問題になるのは情報の共有化です。患者の方々が病院を移ったときに、違う医師が診るときに情報がつながっていかなくてはならない。
そこで、県内の一病院化ということを医療ネットワークにおいて現在進めておりまして、情報共有により、逆紹介・相互受診を行い、機能分担を実現して循環型医療を確立する。今、それの整備を地区において行っているところでございます。
ただいま申し上げましたように、循環型医療による医療機関の役割分担、在宅医療の充実、疾病コントロールというような、医療提供システムを改善することによって、医師の側の負担、ニーズというのは大分変わってくるということであります。
【目次】
P2 → 高齢化率
P3 → 高齢者数の増加
P4 → 医療圏による患者数推移の相違
P5 → わが国の医師数の動き
P6 → 医療問題は誰の責任か?
P7 → 医師数と医療システム
P8 → 病院での死亡者数の増加
P9 → 在宅医療推進の目的
P10 → 在宅死率30%の効果
P11 → 疾病コントロールによる効果
P12 → 循環型医療と医療情報の共有
P13 → チーム医療からIPW
P14 → 国立大学附属病院の役割と機能
P15 → 医療需要増加に対する対策