入院費の包括範囲の議論を開始したが......
■ 救急患者の検査、入院初期の増額で「解決できる」 ― 伊藤委員
意見交換では、救急患者の検査に掛かる費用も議論になった。「入院期間Ⅰ」の点数を引き上げることで補填されるとする意見と、それでは足りないとする意見が対立した。西岡分科会長も、「入院期間Ⅰ」の点数を引き上げるだけでは、現場の医療資源の使用量を反映できないとの認識を示した。救急医療の評価について保険局医療課の宇都宮啓企画官は、急性期医療全体の問題として中医協・基本問題小委員会で議論すべきとの意向を示した。
[齊藤壽一委員(社会保険中央総合病院名誉院長)]
来年度の診療報酬改定で変えるという議論だろうか、それとも「現状はこうである」ということだろうか。以前、救急で診断が付かない患者の検査を24時間以内は出来高にすべきという意見があった。
「診断群分類にはめられないでいろいろな検査をしなけれないけない状況はDPCにそぐわない」という意見が病院現場から多い。外来扱いで出来高算定すべきというのが多くの病院団体の意見。
[西岡分科会長]
先ほどご了解いただいた(1日当たり点数の設定方法)にも影響してくると思う。現在の「調整係数」が廃止されることで問題になる点をご指摘いただければ、それを基にして考えていただく。
[伊藤澄信委員(独立行政法人国立病院機構医療部研究課長)]
今の齊藤先生のご指摘は、「案2のア」(入院期間Ⅰの点数を引き上げること)で解決すると思うが、どうか。-thumb-570x383-2334.jpg)
[小山委員]
「A=B」になっちゃうから駄目。全然、増えない。(笑い)
▼ 現在の1日当たり点数の設定方法は、「入院期間Ⅰ」の上積み部分を「A」、「入院期間Ⅱ」の上積み部分を「B」とした上で、「A=B」にしている。このため、「入院期間Ⅰ」の上積み部分、つまり「入院期間Ⅰ」の引き上げ分が多ければ多いほど、「入院期間Ⅰ」から「Ⅱ」への落差が激しくなる。今回の厚労省案は、「入院期間Ⅰ」だけを見れば手厚いが、「入院期間Ⅱ」の減額分を考慮すると、トータルでは増えないと考えられる。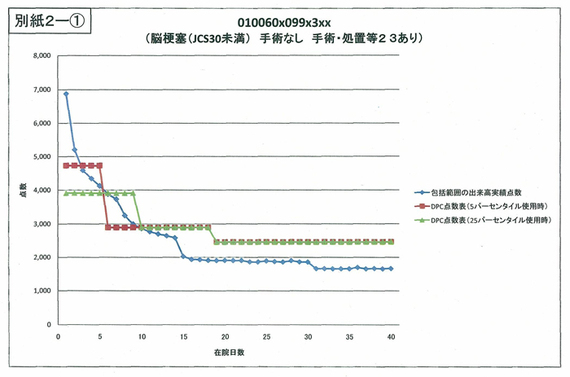
[伊藤委員]
診断の時に多量に医療資源を投入して、その後はあまり掛からないことが多いので、(入院期間Ⅰの点数を引き上げる)「案2のア」で解決できる。
[小山委員]
「A=B」だから。増加にはならないから、全然解決にはならない。一部はなるかもしれないが、全部を解決するには足らない。病院サイドの意見としてはそんな感じ。
[伊藤委員]
多くは解決するのではないか。
[小山委員]
何を、どう......。実際に臨床やっていると先生、そんなレベルじゃないところで現場は非常に疲弊している。「A=B」だから。「A=B」じゃなくて、「Aだけ突出していいよ」(入院期間Ⅰの点数だけ引き上げる)というならいいが。Aだけでかくて、Bは小さくていいと言うならいい。(他の委員、笑い)
「A=B」である限り、収益は同じ。それを、「一緒だからいいだろう」と言われると、「No」と言わざるを得ない。
[伊藤委員]
救急を実際にやっていると、たくさん検査をして、その後に「大したことはなかったですね」という患者が多いのだろう。そういったケースについては、これ(入院期間Ⅰの点数を引き上げること)で解決が付く。
その後、本当に重篤な病気が見付かったら、本当はいけないのだろうが、コーディングを変えればいいだけの話。それで対応ができる。
[酒巻哲夫委員(群馬大医療情報部教授)]
たぶんそれは......、そうならないと思う。それは無理だと思う。
(他の委員から同意する声あり。伊藤委員の発言に対し、「あまりにも現場のことを分かっていない」との声もあり)
付け替えて、それでスマートな格好になることにはならない。それだけの数が収まって、DPCの診断群分類ができているのだから。
ただ、特別なツリー図を設けることはあると思う。極めて診断が付きにくかった......。(他の委員、大笑い)
それをどの程度やるのかはすごく難しいが、極めて判断が難しかったという例は当然ある。「様式1」(診療録情報)に何らかの工夫を加えて、きちんと(データが適切かを)判断できるのであれば、別のツリーにする方法はある。
[酒巻委員]
もう1つよろしいだろうか。心肺停止で(救急搬送されて)来た場合の問題。実は心肺停止でも、生き残ってしまったら......、と言ったらそれは失礼か......。 (他の委員、笑い)
心肺停止でも、きちんと助けていただける場合も結構ある。その場合にはものすごく手間と時間が掛かっている。しかし、現在の(DPC点数表の)ツリー図では、これを扱う場面がどこにもない。
また、「様式1」(診療録情報)にも心肺停止の情報が入っていない。ぜひ、心肺停止についても何らかの方法で調査してツリー図に反映するか、心肺停止そのものを外すか、どちらかがいい。
[西岡分科会長]
救急の場合には、診断名が分からない中でむやみやたらに検査をしなければならない。かなり医療資源を費やしているのが現状なので、(入院期間Ⅰの点数を引き上げる)「案2のア」に含めるだけでは、現場の医療資源の使用量を反映できないのではないか。私個人はそう思っている。
これについては検討していただきたい。伊藤委員の言うように、「大したことがないならそのまま帰せばいいだけだ」ということになるかもしれないが、これは1つ、検討課題にしたい。ほかに、意見は?
[保険局医療課・宇都宮啓企画官]
すみません、救急の件について。
救急はいろいろなバリエーションがある。いろいろな検査をしなければいけないが、一定の診断群分類で決まる場合。それが、ある程度ティピカルなものが多ければ、伊藤先生がおっしゃるようにツリーで収まるものもある。
そうではなく、かなりバリエーションがあるものなら、非常に不採算になる可能性が高い。その場合、(11の病院団体が加盟する)日病協(日本病院団体協議会)が提案する「(入院後、24時間または)48時間以内は出来高(算定)」というのがいいのか......。
しかし、DPCの場合は「とりあえず出来高でやっちゃって」というモラルハザードの問題もある。また、救急については、「体制を評価しろ」という意見もあるので、本当に出来高でいいのか、(新たな)機能評価係数の議論もあるし......。
いずれにしても救急は出来高も含めた話なので、最終的には(中医協)基本問題小委員会で議論してもらう問題。「不採算、不採算」と言っても、どの程度不採算なのかというデータはあまりないと思う。こちら(保険局医療課)でも調べてみたいと思うが、もし先生方で「これぐらい不採算なんだ」というデータがあればご提出いただき、DPC評価分科会で議論できるなら議論して、そのような材料を基本問題小委員会に出して全体で議論していただく形にしてはどうか。
▼ 救急医療の評価については、急性期医療全体の問題として中医協・基本問題小委員会で議論したいとの意向。
[松田晋哉委員(産業医科大医学部公衆衛生学教授)]
救急は、(診断群)分類を見直す必要がある。諸外国の分類を見ると、(交通事故などの)多重外傷や、HIVをベースに持っている患者など、(医療資源の投入量が)非常にばらついてしまうことがあるので、分類の一番最初の所で(そのような患者は)除外される。
(包括払いの)支払い対象として除外されるので、今、集めているデータでそれを検討する必要がある。多重外傷など、ものすごくお金が掛かってしまうと分散も大きくなってしまう。額が大きいとばらつきも大きくなるので、そういうばらつきを救急については考えるべき。
研究班では、出来高と包括を比較した検討もしているが、臨床の先生方の印象とは少し違う。出来高と包括を比較して、必ずしも包括が不採算になるわけではない。ただ、ここには大きな問題がある。
それは、出来高で計算すると、医師や看護師の業務量が計算されないこと。それで出来高と包括の比較をしても、救急現場の印象と合わないのだろう。体制も含めて分析しないと間違えてしまう。そういう意味で、救急の問題はデータを見ながら少し精査した方がいい。
病理医(の評価)については、「様式1」(診療録情報)できちんとマークしていただく形にして、それについてどうかを少し分析する方法もある。入院時の診断と、入院後の医療資源の投入量との関係を精査しながら、救急の取り扱いは議論した方がいい。そういう意味で、検討課題ということでいいのではないか。
[西岡分科会長]
松田先生のご発言のように、DPC評価分科会としてはもう少し何らかのデータを持たないと......。ただ、救急は非常に大きな問題なので、松田研究班でデータがあれば提供していただきたい。
[松田委員]
事務局(保険局医療課)と相談して、資料を準備したい。
[西岡分科会長]
はい。どうぞ、邉見委員。
[邉見公雄氏(オブザーバー出席、全国自治体病院協議会会長]
前回の改定で、救命救急(入院料)の3日以内(の点数)が上がった。その際、私の病院(赤穂市民病院)のデータを数例出した。救急入院して早期に亡くなった方、あるいは早期に地元の病院に帰ってしまうと大幅な赤字になる。そういうことを考えていただいて、3日以内を高く、4日以後が低くなった。
これも、「A=B」みたいになっている。A(入院初期)のところだけでやろうとすると、医療資源の割に評価が低い。当院の救急部の若い先生方、「よそに帰るような他の地域からの救急は断れ」という決議が院長である私の所に来たので、(当時の)原(徳壽)医療課長に言ったら上がったのだが、当院は日本救急医学会の認定医が足らなかったので救命救急加算がもらえなかった。
▼ 2008年度診療報酬改定で、これまで7日以内の期間について一律に評価していた「救命救急入院料」を「3日以内」と「4~7日以内」に分けた上で、ごく早期の入院医療の評価を引き上げ、「4~7日以内」を下げた。「3日以内」の場合、「救命救急入院料1」が9,700点、「救命救急入院料2」は11,200点。
[西岡分科会長]
ほかに包括払いの範囲について、ご意見はあるだろうか。いろいろな問題があれば出していただいて、議論の材料にしたい。
