二次救急、「サボっているわけではない」 ─ 厚労省課長
■ 「データの読み方はご注意」 ─ 厚労省課長
[保険局医療課・佐藤敏信課長]
(救急医療体制、救急受け入れが困難な理由などを説明した後で)それから、もう一度(資料)本文に戻っていただきます。
先ほど、(わが国の救急医療体制は)初期、二次、三次の3区分の救急医療機関が存在すると申しましたが、最近よく言われることは、救命救急センター等の三次(救急)が大変難渋している。過重労働とか、その他もろもろで大変難渋しているという声を聞きます。
そうなりますと、二次救急医療機関の役割は大変重要になってまいります。そうした中で、二次(救急)医療機関、大変あの......、3000を超える二次(救急)医療機関がありまして、よく頑張っていただいているんですが、その状況について、スライド番号でいいますと、10番にお示しをしております。
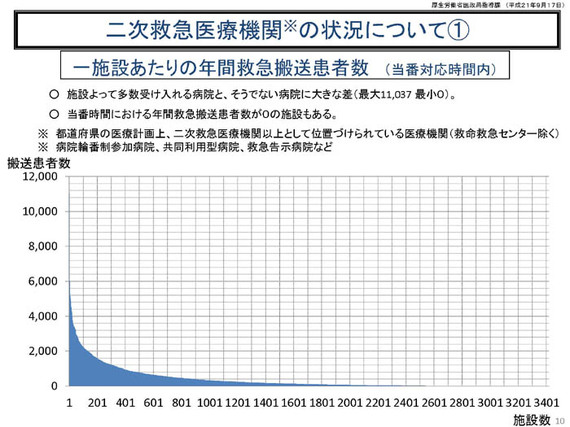 パッとご覧いただきますと、「何のことだ」というようなグラフになっておりますけれども、X軸に施設の数を取っております。(全国の二次救急医療機関の)施設の数が大体3400ぐらい。これは、二次(救急)医療機関の中に、輪番制の参加病院とか、共同利用型病院、救急告示病院などを入れておりますので、いわゆる「二次救急医療機関」の数とちょっとスレてきておりまして、ちょっと多いんですが、3400ぐらいありまして、Y軸方向に年間の搬送患者数を書いております。
パッとご覧いただきますと、「何のことだ」というようなグラフになっておりますけれども、X軸に施設の数を取っております。(全国の二次救急医療機関の)施設の数が大体3400ぐらい。これは、二次(救急)医療機関の中に、輪番制の参加病院とか、共同利用型病院、救急告示病院などを入れておりますので、いわゆる「二次救急医療機関」の数とちょっとスレてきておりまして、ちょっと多いんですが、3400ぐらいありまして、Y軸方向に年間の搬送患者数を書いております。
それであの......、3400もありますので、ちょっと読みづらいのですが、最もたくさん受け入れている病院というのは、1年間に1万1000台を超える救急車を受けている。365ということですから、ざっと言えば、1日300台から400台を受け入れている、ま、凄い病院がある。
(笑いながら)そうかと思いますと、一応あの......、二次救急医療機関ということで名前を挙げていただいているんですけれども、ゼロという所もある。ただ、ご注意いただきたいのは、「二次救急医療機関」と看板を挙げていながら全く受け入れていないというだけではなくて......。
これ、調査上の問題もありまして、輪番病院になっていて、1週間に1回とか2回だけ手を上げて当番が回ってくる。その、たまたま当番になっていた1週間に1回とか2回とかいう時に、救急車が来なかった。その結果、ゼロになったということもあるので、サボっている、けしからん救急医療機関というわけではないので、ま、データの読み方はご注意いただくということでお願いしたい。
しかし、それにしましても、救急車の受け入れが1000台や2000台を超える所から、比較的すそ野が広いグラフになっていて、受け入れが少ない医療機関もあるということです。
それから、また本文に戻っていただきます。本文の2ページでございます。(二次救急医療機関の受け入れに格差があるという)そうしたことを背景にしながら、現行の診療報酬上の評価の概要についてご説明したいと思います。(中略)
▼ ① 救急医療に対する評価として、主に入院が必要な救急医療について評価していること(救急医療管理加算、乳幼児救急医療管理加算)、② 前回改定で、救命救急入院料を「3日以内」と「4~7以内」に分けて、ごく早期の点数を引き上げたこと、③ 患者を救急用の自動車等で医療機関に搬送する際、自動車等に同乗して診療を行うことを評価した「救急搬送診療料」の点数を倍に引き上げたこと─などを説明した。
そこで、「論点」ということになりますが......。
論点急激に増加している救急搬送症例ということですので、こうしたことに迅速に対応するために、「地域の搬送・受入ルール」、消防庁が決めるような、あらかじめ決めている「搬送・受入ルール」に従って救急搬送を積極的に受け入れる医療機関というものが平成21年5月以降、決められたわけですから、そうした制度を踏まえて、診療報酬上も評価していくのかどうか。
1 急速に増加している救急搬送症例に迅速に対応するために、地域の搬送・受入ルールに従って救急搬送を積極的に受け入れる医療機関の診療報酬上の評価についてどう考えるか。
2 救急医療機関の「出口の問題」を解消するため、医療機関の役割に応じた患者の紹介等について診療報酬上の評価についてどう考えるか。
3 救急医療機関の救急搬送の受入実績等に応じた診療報酬上の評価についてどう考えるか。
それから、2つ目。救急医療機関の「出口の問題」。「出口」という言葉がいきなり出てきてお分かりづらいかもしれませんが、やっぱり周産期医療と同様でして、救急医療機関においても、4分の1ぐらいの事例では「ベッドが満床」ということのようですから、救命救急センターや二次救急医療機関で一番危ない時期を脱した方については、他の病室等に移行していただく必要が出てくるし、もちろん自宅に帰る方、あるいは介護系の施設に移動される方、いらっしゃるかと思います。
そうしたことを引っくるめて「出口の問題」と言うならば、救急医療機関から危機的な状態を脱して他の病室等に移行していただくことに結びつけていくために、医療機関の役割に応じて、例えば、他の病院とか他の施設等に紹介していく必要がある。そうした場合について、診療報酬上、どう評価していくべきなのでしょうか。
それから、1番目とちょっと似ていますが、3番目は、こういうあらかじめ決めたルールに合致するかどうかは別にして、二次救急医療機関という所だけ取り出してみても全国に3000を超える施設がある中で、大変、積極的に活動していただいている所があるようですから、そうした実績も踏まえて診療報酬上、どう評価していくのかということが、今後、検討されるんじゃないかと思います。本文は以上でございます。(以下略)
▼ 質疑では、坂本すが専門委員(日本看護協会副会長)が、救急受け入れで果たす看護師の役割を指摘。プライマリーケア(初期診療)での医師と看護師の役割分担について議論するよう求めた。
これに対し、遠藤久夫委員長が「トリアージは看護師もできるので、スキルミックスとは別の議論」と退けたが、藤原淳委員(日本医師会常任理事)が「救急搬送診療料」について看護師の同乗を評価するよう求めた。中医協で日医が日看協をフォローするのは異例のことだが、もっと別の角度から議論できないだろうか。なぜ、二次救急医療機関の多くが救急医療から事実上撤退することになったのか、どうすれば二次救急が復活するかを議論してほしい。
